Воспалительные заболевания кишечника (ВЗК) – термин, который используют для обозначения хроническими прогрессирующих аутоиммунных болезней неясной этиологии, связанных с развитием воспаления в желудочно-кишечном тракте (ЖКТ). Считается, что причиной развития ВЗК является нарушение реакции иммунитета на микрофлору кишечника.
Воспалительные заболевания кишечника представляют одну из наиболее серьезных и нерешенных проблем в современной гастроэнтерологии, что обусловлено высоким и постоянно растущим уровнем заболеваемости, малоизученным этиопатогенезом, непрогнозируемыми клиническими исходами и сложностями в выборе лечебной̆ тактики.
Медики при обсуждении ВЗК подразумевают два одновременно похожих и разных заболевания:
Болезнь Крона (БК), напротив, может поражать любые отделы ЖКТ, при этом воспалительное поражение затрагивает все слои стенки кишечника, а не только слизистую.
ЯЗВЕННЫЙ КОЛИТ:
Язвенный колит или неспецифический язвенный колит (НЯК) – хроническое заболевание толстой кишки, характеризующееся иммунным воспалением ее слизистой оболочки.
При язвенном колите поражается только толстая кишка, а воспаление никогда не распространяется на тонкую кишку.
Причины заболевания до сих пор не выяснены. Предполагают, что различные факторы вызывают нарушение иммунного ответа, что и приводит к заболеванию.
Факторы риска: Язвенный колит поражает одинаково часто и женщин, и мужчин
Классификация язвенного колита
По локализации:
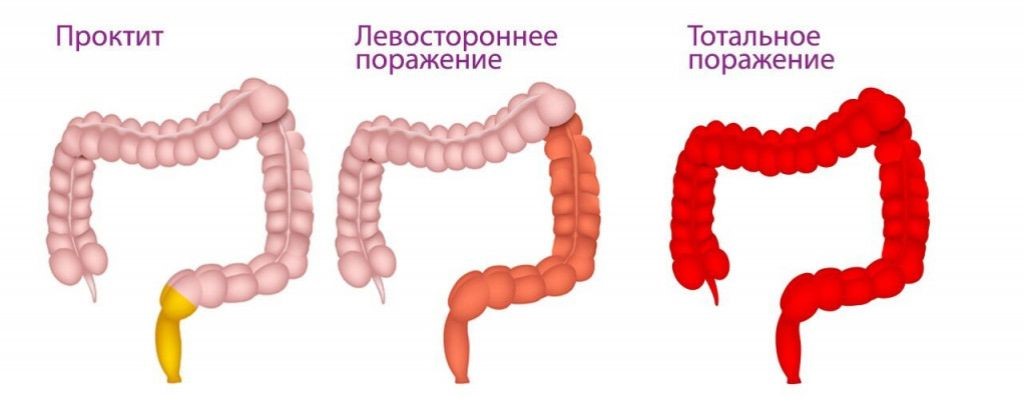
По течению:
По тяжести заболевания:
Симптомы язвенного колита
| Симптомы язвенного колита могут быть разнообразными и зависят от степени тяжести заболевания. Их можно разделить на кишечные и внекишечные. Основные кишечные симптомы заболевания:Самым частым проявлением язвенного колита, заставляющим обращаться к врачам, является диарея. Понос или кашицеобразный стул может быть с примесью крови, гноя и слизи, иногда в сочетании с тенезмами (болезненные, ложные позывы к дефекации). |
| Боли в животе, режущего и ноющего характера — нечастый симптом. При язвенном колите в большинстве случаев воспаляется только слизистая оболочка — внутренний тонкий слой кишечной стенки, в котором нет болевых рецепторов. Очень сильная боль в животе при очень частом стуле и обильном выделении крови может быть проявлением тяжелого и опасного осложнения язвенного колита — перфорации кишки.Заметное снижение аппетита и, как следствие, потеря массы тела.Лихорадка — частое показание к госпитализации, поскольку она свидетельствует или о тяжелом воспалении, или о присоединившейся инфекцииНарушение водно-электролитного баланса в организме, проявляющееся в нарушении работы почек, сердца.Внекишечные проявления язвенного колита включают артриты, спондилиты, поражения органа зрения (ириты, конъюнктивиты и блефариты), заболевания полости рта (стоматиты), печени и желчевыводящих путей (холангит, цирроз и холелитиаз), а также заболевания кожи и подкожной клетчатки (гангренозная пиодермия, узловая эритема, узелковый периартериит), тромбофлебиты и тромбоэмболии, нефролитиаз. |
БОЛЕЗЬ КРОНА:
Болезнь Крона – хроническое воспалительное заболевание желудочно-кишечного тракта, характеризующееся возникновением гранулематозного воспалительного процесса (воспаление, при котором происходит образование гранулём -узелков) в стенке кишечника.
Поражаться могут любые участки ЖКТ от ротовой полости до прямой кишки, но наиболее часто воспаление локализуется в подвздошной кишке и начальном отделе толстой кишки. При БК в воспалительный процесс могут вовлекаться все слои стенки кишечника. Заболевают люди в любом возрасте, но чаще всего молодые (от 15 до 35 лет). Среди жителей Северной Европы болезнь распространена несколько больше, чем на юге, а белые болеют чаще, чем представители негроидной или азиатской рас.
До сих пор не выяснено, что именно провоцирует развитие заболевания. Неправильная диета и стресс могут привести к обострению болезни, но не являются первопричиной. В некоторых случаях появление первых симптомов связывают с приемом нестероидных противовоспалительных препаратов: ибупрофена, диклофенака и других.
Факторы риска: большинство врачей считают, что для развития болезни Крона должно совпасть несколько факторов:
Симптомы и признаки болезни Крона
Признаки болезни Крона зависят от локализации и стадии воспалительного процесса. Тяжесть заболевания у разных людей неодинакова. У одних — симптомы не выражены или развиваются постепенно, возникая один за другим и нарастая со временем, у других — болезнь протекает очень тяжело с самого начала. Болезнь Крона — хроническое заболевание, для которого характерны чередование обострений и спокойных периодов (ремиссий).
Симптомы могут включать:
При тяжелом течении болезни развиваются воспаление кожи, глаз, суставов, а также гепатит и холангит.
При болезни Крона у детей возможна задержка роста и полового созревания.
У пациентов, страдающих болезнью Крона и язвенным колитом, наблюдается несколько периодов, когда заболевание находится в неактивной стадии, и симптомы отсутствуют или проявляются в минимальной степени (ремиссия), и когда заболевание входит в активную стадию, и симптомы явно выражены (такие периоды называют обострение или рецидив).
У детей, по сравнению со взрослыми, течение ВЗК характеризуется большей тяжестью, особенно в раннем возрасте, может протекать на фоне иммунодефицитных состояний. Лечение детей с ВЗК требует участия высококвалифицированных врачей разного профиля: педиатров-гастроэнтерологов, хирургов-колопроктологов, эндоскопистов, реаниматологов, врачей лучевой диагностики. Оно должно проводиться совместно мультидисциплинарной бригадой, имеющей опыт в лечении больных данного профиля.
Из-за прогрессирующего характера течения и медикаментозной неизлечимости ВЗК, пациенты должны пожизненно получать терапию и проходить регулярный пожизненный мониторинг активности воспаления, т. е. оценку ответа на терапию
© Все права защищены 2025
Раздел «Врач» предназначен исключительно для медицинских специалистов. Информация, представленная в данном разделе, носит специализированный характер и предназначена для профессионального использования в медицинской практике.
Выполните вход или зарегистрируйтесь
Отправляя сообщение вы соглашаетесь с Политикой обработки персональных данных и Политикой конфиденциальности