Вся информация, представленная в разделе «Пациент», носит исключительно ознакомительный характер и не может служить заменой консультации квалифицированного медицинского специалиста. Перед применением любых рекомендаций или методов лечения необходимо обратиться к врачу.
У пациентов, страдающих болезнью Крона и язвенным колитом, наблюдается несколько периодов, когда заболевание находится в неактивной стадии, и симптомы отсутствуют или проявляются в минимальной степени (ремиссия), и когда заболевание входит в активную стадию, и симптомы явно выражены (такие периоды называют обострение или рецидив).
Обострение (рецидив заболевания) – это возобновление симптомов болезни Крона или язвенного колита. Ваши индивидуальные симптомы зависят от того, страдаете ли вы язвенным колитом или болезнью Крона, и во многих случаях от места поражения в желудочно-кишечном тракте. Длительность обострения заболевания носит индивидуальный характер, в то время как активность зависит от целого ряда факторов; однако, существенная роль отводится правильному лечению.
Термин “рецидив” используется только для болезни Крона. Это состояние, при котором в стенке кишечника повторно происходят воспалительные изменения после хирургического удаления всех пораженных тканей.
Первая атака – заболевание может начинаться с диареи, не вызывающей подозрений относительно заболевания, при которой в последней стадии дефекации появляется кровь. Симптомы ухудшаются за несколько недель. Первая атака у большинства пациентов обычно легкая, так что заболевание вполне может не быть выявлено. Оно поражает пациентов в возрасте 20-40 лет; у больных более молодого и более старшего возраста симптомы могут быть более интенсивными. Течение заболевания становится настолько серьезным для некоторых пациентов, что может возникнуть необходимость удаления части или даже всей толстой кишки уже на стадии первой атаки.
Ремиссия – это стадия заболевания, при которой симптомы исчезают, и пациент не страдает от болей и иных проявлений заболевания. Результаты эндоскопических исследований показывают, что слизистая оболочка толстой кишки находится в пределах нормы.
Если у вас обострение заболевание, цель терапии – максимально быстро и эффективно ослабить симптомы, то есть вызвать наступление ремиссии.
После того, как вы начинаете контролировать симптомы заболевания, следующая цель лечения – устранить симптомы на более продолжительный срок. Этот период называют «поддержание ремиссии».
Несмотря на отсутствие симптомов необходимо сохранять прием лекарственных препаратов, чтобы сохранить состояние ремиссии.
Медикаментозное лечение ВЗК
Основной целью лекарственной терапии для врача является уменьшение частоты и тяжести обострений ВЗК, поскольку частые и тяжелые обострения могут быть связаны с состояниями, которые угрожают жизни пациента или требуют проведения операции. Вместе с тем врач всегда учитывает и первичную потребность пациента в снятии симптомов заболевания и повышении качества жизни.
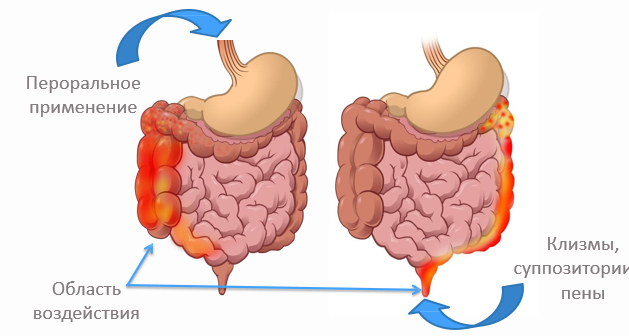
Все лекарства, назначаемые при воспалительных заболеваниях кишечника, условно разделяют на средства для быстрого устранения обострения (индукции ремиссии) и для долгосрочного контроля болезни (поддержания ремиссии). Современная терапия ставит целью максимально сократить частоту применения гормонов-глюкокортикостероидов, поскольку их длительный прием не только не позволяет контролировать язвенный колит или болезнь Крона, но и сопровождается побочными эффектами, которые могут остаться и после прекращения их использования. Одна из основных задач современного лечения ВЗК — достижение бесстероидной ремиссии.
Для терапии ВЗК используют следующие группы препаратов:
Профилактика ВЗК
Профилактика обострений ЯК во многом зависит не только от мастерства лечащего врача, но и от самого больного. Для того чтобы симптомы заболевания не возвращались, обычно больному ЯК рекомендуется на протяжении длительного времени принимать лекарственные средства, способные поддержать ремиссию.
К таким препаратам относятся в первую очередь препараты аминосалициловой кислоты (5-АСК, месалазин). Дозы лекарств, режим и длительность их приема определяется индивидуально для каждого пациента лечащим врачом, но обычно это не меньше 2 гр 5-АСК в день: 4 таблетки по 500 мг или 2 саше по 1 гр. , или 1 саше по 2 гр.)
В период ремиссии следует с осторожностью принимать нестероидные противовоспалительные препараты (аспирин, индометацин, напроксен и др.), увеличивающие риск обострения ЯК. При невозможности их отмены (например, в связи с сопутствующей неврологической патологией) необходимо обсудить со своим доктором выбор препарата с наименьшим негативным влиянием на органы пищеварения или целесообразность замены на лекарственное средство другой группы.
Связь возникновения ЯК с психологическими факторами не установлена. Однако доказано, что хронические стрессы и депрессивный настрой больного не только провоцируют обострения ЯК, но и увеличивают его активность, а также ухудшают качество жизни. Нередко, вспоминая историю течения болезни, больные определяют связь ухудшения состояния с негативными событиями в жизни (смерть близкого человека, развод, проблемы на работе и др.). Симптомы возникающего обострения, в свою очередь, усугубляют негативный психоэмоциональный настрой больного. Наличие психологических нарушений способствует низкому качеству жизни и увеличивает число посещений врача, независимо от тяжести состояния. Поэтому и в период рецидива заболевания, и в период ремиссии пациенту обязательно должна оказываться психологическая поддержка, как со стороны медицинского персонала, так и со стороны домочадцев. Иногда требуется помощь специалистов (психологов, психотерапевтов), прием специальных психотропных лекарственных препаратов.
В период ремиссии большинству пациентов ЯК не требуется придерживаться жестких ограничений в диете. Подход к выбору продуктов и блюд должен быть индивидуальным. Пациенту следует ограничить или исключить употребление тех продуктов, которые именно у него вызывают неприятные ощущения. Показано включение в повседневный рацион рыбьего жира (он содержит омега-3-жирные кислоты, обладающие противовоспалительным эффектом) и натуральных продуктов, обогащенных полезной микрофлорой (некоторые виды бактерий участвуют в защите от обострения болезни). При стойкой ремиссии ЯК возможен прием качественного алкоголя в количестве не более 50 – 60 г.
При хорошем самочувствии пациентам с ЯК разрешены умеренные физические нагрузки, оказывающие благотворное общеукрепляющее действие. Выбор видов упражнений и интенсивность нагрузки лучше обсудить не только с тренером спортивного клуба, но и согласовать с лечащим врачом. Даже если симптомы заболевания полностью пропадают, пациенту необходимо находиться под медицинским наблюдением, так как ЯК может иметь отдаленные осложнения. Самым грозным последствием является рак толстой кишки. Чтобы не пропустить его на ранних стадиях развития, когда можно спасти здоровье и жизнь, пациенту необходимо проходить регулярное эндоскопическое обследование. Особенно это касается групп повышенного риска, к которым относятся пациенты, у которых ЯК дебютировал в детском и юношеском возрасте (до 20 лет), больные с длительно существующим тотальным ЯК, пациенты с первичным склерозирующим холангитом, больные, имеющие родственников с онкологическими заболеваниями.
У пациентов, страдающих болезнью Крона и язвенным колитом, наблюдается несколько периодов, когда заболевание находится в неактивной стадии, и симптомы отсутствуют или проявляются в минимальной степени (ремиссия), и когда заболевание входит в активную стадию, и симптомы явно выражены (такие периоды называют обострение или рецидив).
Обострение (рецидив заболевания) – это возобновление симптомов болезни Крона или язвенного колита. Ваши индивидуальные симптомы зависят от того, страдаете ли вы язвенным колитом или болезнью Крона, и во многих случаях от места поражения в желудочно-кишечном тракте. Длительность обострения заболевания носит индивидуальный характер, в то время как активность зависит от целого ряда факторов; однако, существенная роль отводится правильному лечению.
Термин “рецидив” используется только для болезни Крона. Это состояние, при котором в стенке кишечника повторно происходят воспалительные изменения после хирургического удаления всех пораженных тканей.
Первая атака – заболевание может начинаться с диареи, не вызывающей подозрений относительно заболевания, при которой в последней стадии дефекации появляется кровь. Симптомы ухудшаются за несколько недель. Первая атака у большинства пациентов обычно легкая, так что заболевание вполне может не быть выявлено. Оно поражает пациентов в возрасте 20-40 лет; у больных более молодого и более старшего возраста симптомы могут быть более интенсивными. Течение заболевания становится настолько серьезным для некоторых пациентов, что может возникнуть необходимость удаления части или даже всей толстой кишки уже на стадии первой атаки.
Ремиссия – это стадия заболевания, при которой симптомы исчезают, и пациент не страдает от болей и иных проявлений заболевания. Результаты эндоскопических исследований показывают, что слизистая оболочка толстой кишки находится в пределах нормы.
Если у вас обострение заболевание, цель терапии – максимально быстро и эффективно ослабить симптомы, то есть вызвать наступление ремиссии.
После того, как вы начинаете контролировать симптомы заболевания, следующая цель лечения – устранить симптомы на более продолжительный срок. Этот период называют «поддержание ремиссии».
Несмотря на отсутствие симптомов необходимо сохранять прием лекарственных препаратов, чтобы сохранить состояние ремиссии.
Медикаментозное лечение ВЗК
Основной целью лекарственной терапии для врача является уменьшение частоты и тяжести обострений ВЗК, поскольку частые и тяжелые обострения могут быть связаны с состояниями, которые угрожают жизни пациента или требуют проведения операции. Вместе с тем врач всегда учитывает и первичную потребность пациента в снятии симптомов заболевания и повышении качества жизни.

Все лекарства, назначаемые при воспалительных заболеваниях кишечника, условно разделяют на средства для быстрого устранения обострения (индукции ремиссии) и для долгосрочного контроля болезни (поддержания ремиссии). Современная терапия ставит целью максимально сократить частоту применения гормонов-глюкокортикостероидов, поскольку их длительный прием не только не позволяет контролировать язвенный колит или болезнь Крона, но и сопровождается побочными эффектами, которые могут остаться и после прекращения их использования. Одна из основных задач современного лечения ВЗК — достижение бесстероидной ремиссии.
Для терапии ВЗК используют следующие группы препаратов:
Профилактика ВЗК
Профилактика обострений ЯК во многом зависит не только от мастерства лечащего врача, но и от самого больного. Для того чтобы симптомы заболевания не возвращались, обычно больному ЯК рекомендуется на протяжении длительного времени принимать лекарственные средства, способные поддержать ремиссию.
К таким препаратам относятся в первую очередь препараты аминосалициловой кислоты (5-АСК, месалазин). Дозы лекарств, режим и длительность их приема определяется индивидуально для каждого пациента лечащим врачом, но обычно это не меньше 2 гр 5-АСК в день: 4 таблетки по 500 мг или 2 саше по 1 гр. , или 1 саше по 2 гр.)
В период ремиссии следует с осторожностью принимать нестероидные противовоспалительные препараты (аспирин, индометацин, напроксен и др.), увеличивающие риск обострения ЯК. При невозможности их отмены (например, в связи с сопутствующей неврологической патологией) необходимо обсудить со своим доктором выбор препарата с наименьшим негативным влиянием на органы пищеварения или целесообразность замены на лекарственное средство другой группы.
Связь возникновения ЯК с психологическими факторами не установлена. Однако доказано, что хронические стрессы и депрессивный настрой больного не только провоцируют обострения ЯК, но и увеличивают его активность, а также ухудшают качество жизни. Нередко, вспоминая историю течения болезни, больные определяют связь ухудшения состояния с негативными событиями в жизни (смерть близкого человека, развод, проблемы на работе и др.). Симптомы возникающего обострения, в свою очередь, усугубляют негативный психоэмоциональный настрой больного. Наличие психологических нарушений способствует низкому качеству жизни и увеличивает число посещений врача, независимо от тяжести состояния. Поэтому и в период рецидива заболевания, и в период ремиссии пациенту обязательно должна оказываться психологическая поддержка, как со стороны медицинского персонала, так и со стороны домочадцев. Иногда требуется помощь специалистов (психологов, психотерапевтов), прием специальных психотропных лекарственных препаратов.
В период ремиссии большинству пациентов ЯК не требуется придерживаться жестких ограничений в диете. Подход к выбору продуктов и блюд должен быть индивидуальным. Пациенту следует ограничить или исключить употребление тех продуктов, которые именно у него вызывают неприятные ощущения. Показано включение в повседневный рацион рыбьего жира (он содержит омега-3-жирные кислоты, обладающие противовоспалительным эффектом) и натуральных продуктов, обогащенных полезной микрофлорой (некоторые виды бактерий участвуют в защите от обострения болезни). При стойкой ремиссии ЯК возможен прием качественного алкоголя в количестве не более 50 – 60 г.
При хорошем самочувствии пациентам с ЯК разрешены умеренные физические нагрузки, оказывающие благотворное общеукрепляющее действие. Выбор видов упражнений и интенсивность нагрузки лучше обсудить не только с тренером спортивного клуба, но и согласовать с лечащим врачом. Даже если симптомы заболевания полностью пропадают, пациенту необходимо находиться под медицинским наблюдением, так как ЯК может иметь отдаленные осложнения. Самым грозным последствием является рак толстой кишки. Чтобы не пропустить его на ранних стадиях развития, когда можно спасти здоровье и жизнь, пациенту необходимо проходить регулярное эндоскопическое обследование. Особенно это касается групп повышенного риска, к которым относятся пациенты, у которых ЯК дебютировал в детском и юношеском возрасте (до 20 лет), больные с длительно существующим тотальным ЯК, пациенты с первичным склерозирующим холангитом, больные, имеющие родственников с онкологическими заболеваниями.
© Все права защищены 2025
Вся информация, представленная в разделе «Пациент», носит исключительно ознакомительный характер и не может служить заменой консультации квалифицированного медицинского специалиста. Перед применением любых рекомендаций или методов лечения необходимо обратиться к врачу.
Администрация сайта не несет ответственности за возможные последствия использования информации, представленной в разделе «Пациент», без предварительной консультации с врачом. Самолечение может быть опасным для вашего здоровья.
Выполните вход или зарегистрируйтесь
Отправляя сообщение вы соглашаетесь с Политикой обработки персональных данных и Политикой конфиденциальности